Neotálet! Aneb kdy na operaci karpálního tunelu a jakou metodu zvolit

Mravenčení v prstech, noční bolesti zápěstí… Znáte to? Paní doktorka Klára Schwarzmannová si za léta své praxe vybudovala pozici fundovaného odborníka nejen na téma chirurgie ruky a syndromu karpálního tunelu, ale i plastické chirurgie obecně. Jelikož karpální tunel v poslední době trápí mnoho z nás, vyzpovídali jsme paní doktorku, abychom zjistili, kdy jej léčit a kdy je třeba již operovat. A pokud operace, jaká metoda je vhodná.
Jak pozná pacient, že trpí syndromem karpálního tunelu, že je něco špatně?
MUDr. Schwarzmannová: Moment, kdy pacient začne své obtíže řešit s lékařem, je zpravidla velmi individuální, protože každý z nás vnímá potíže a bolest trochu jinak. Ale lze říci, že pokud vás v noci budí bolesti a mravenčení v prstech rukou, zejména pak palce, ukazováku a prostředníku, je nejvyšší čas problém řešit.
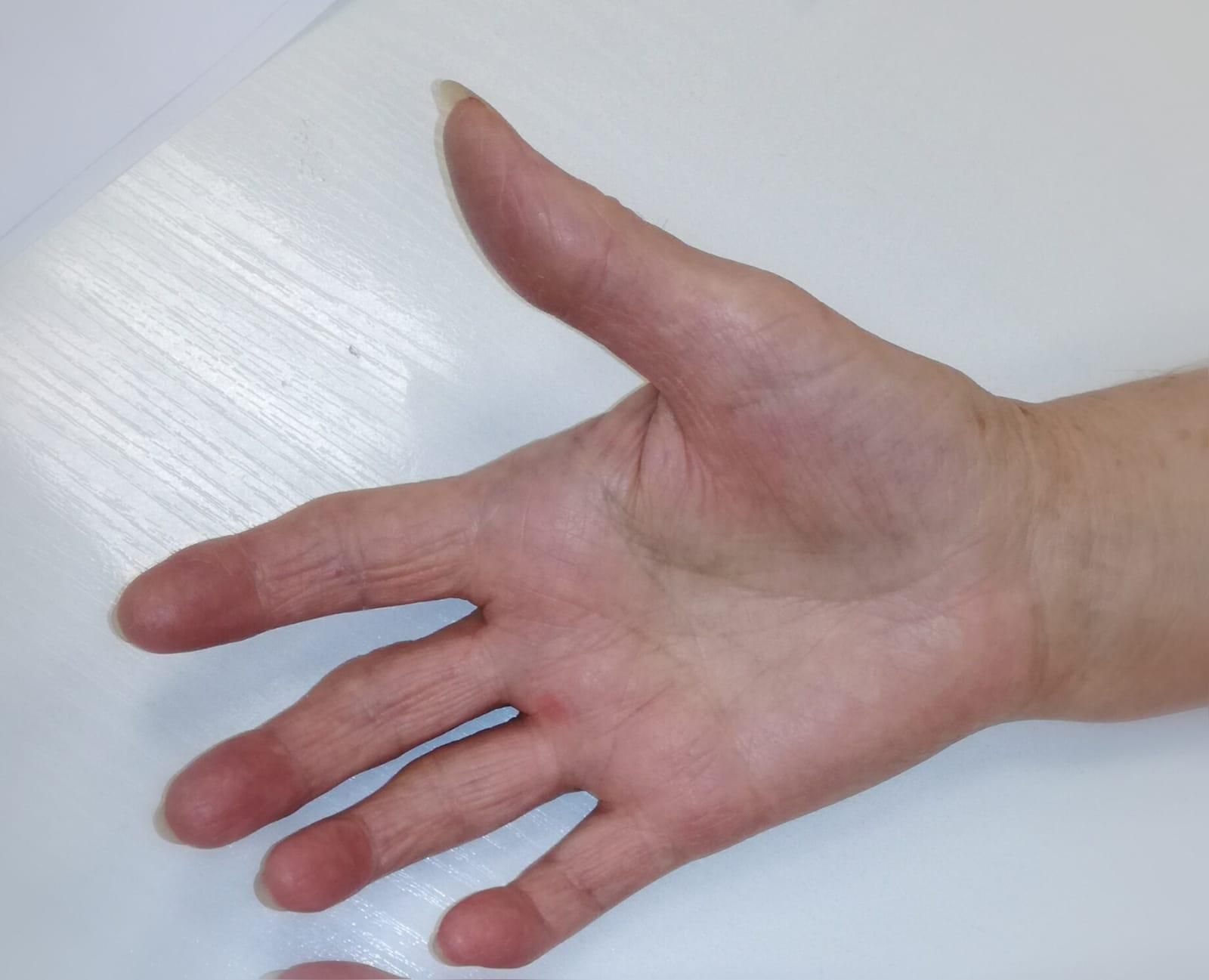
Jak se tedy syndrom karpálního tunelu neboli tzv. karpál projevuje?
MUDr. Schwarzmannová: Syndrom útlaku v karpálního tunelu nejčastěji u pacientů způsobí poruchu citlivosti prvního až třetího prstu, což jsou palec, ukazovák a prostředník. Tyto prsty jsou inervovány tzv. nervem mediánem, tj. středním nervem, který prochází karpálním vazem a je právě zodpovědný za citlivost prstů. Pokud je nerv v oblasti karpálního tunelu utlačován, vnímá pacient zhoršenou citlivost prstů, dochází k parestézii prstů neboli k brnění či mravenčení, pocitu neohrabanosti prstů, a horší se motorika při jemné práci.
Častým symptomem jsou výrazné noční bolesti, tzn. pacient se v noci budí, bolí jej oblast zápěstí a zmíněných tří prstů, musí si ulevovat např. svěšováním ruky z postele nebo protřepáváním.
Je problém, pokud pacient tyto počáteční symptomy ignoruje?
MUDr. Schwarzmannová: Ano. Při dlouhotrvajícím onemocnění dochází ke změnám hybnosti a vychudnutí oblasti tenaru, což je oblast svalů neboli val na palcové straně dlaně. Pokud se již oblast tenaru oploští, je to již známkou těžkého postižení středního nervu. V takových případech bohužel často už ani operace nepomůže úplné reparaci, protože tyto drobné ruční svaly, které tvoří typickou prominenci pod palcem ve dlani, už jsou zcela atrofované, ochablé.
Jak dlouho zpravidla proběhne od prvního syndromu do doby, kdy padne rozhodnutí o operaci?
MUDr. Schwarzmannová: Záleží, jak hodně pacient vnímá svoje problémy. Záleží ale i na tíži útlaku, který se vyvíjí v čase. Může být diagnostikován syndrom karpálního tunelu lehkého stupně, který pacienta může obtěžovat, vyhledá lékaře, ale nález na základě klinického zhodnocení a zhodnocení EMG nemusí být indikován k operaci.
Jaké doporučení v takovém případě dáte pacientovi?
MUDr. Schwarzmannová: Není-li ještě vhodný čas k operaci, je doporučena konzervativní léčba, což může být změna pohybového stereotypu. Syndrom karpálního tunelu totiž vzniká z nějakého druhu přetížení, např. typicky často při práci s myší u počítače. Konzervativní léčba může ovlivnit nález a zmírnit potíže. Dále se může jednat o rehabilitační léčbu, dlahování nebo obstřiky. Záleží na konkrétním pacientovi, jak ho problémy obtěžují a v jaké fázi vyhledá lékaře.
Jak se pozná, že je karpální tunel již třeba operovat?
MUDr. Schwarzmannová: Zda je nález indikován k operaci a s jakým benefitem, nám určí klinické vyšetření a elektromyografické vyšetření (EMG), a to na základě zhodnocení vodivosti nervu a tíže útlaku nervu v karpálním tunelu.
Dochází k nám samozřejmě i pacienti, kteří léčbu podcenili nebo lékaře včas nevyhledali a nález útlaku je tak velký, že reparace neproběhne ani operací zcela. To znamená, pomůžeme jim od určitých problémů, ale regenerace nervu není stoprocentní.
Proč je tak důležité vyšetření EMG?
MUDr. Schwarzmannová: EMG vyšetření je skutečně nezbytně nutné před operací karpálního tunelu, abychom mohli ověřit, že problémy, které se vyskytly, jsou dané skutečně na základě útlaku v oblasti karpálního vazu jakožto nejčastějšího úžinového syndromu. Může se totiž stát, že problémy mají svůj původ v útlakem o něco výš, v oblasti páteře, a projevují se níže na periferii. To je sice méně časté, ale musíme to vyšetřit.
Přichází za Vámi pacienti přímo nebo na doporučení jiných odborníků, jako např. ortopeda, neurologa apod.?
MUDr. Schwarzmannová: Co se týká karpálních tunelů, nejsme jako plastičtí chirurgové jediný obor, který tuto operaci provádí. Dělíme se o to s ortopedy, neurochirurgy, chirurgickými pracovišti. Nás většinou vyhledávají pacienti, kteří mají syndrom karpálního tunelu již indikovaný, mají za sebou EMG vyšetření a přichází již k vlastní operaci. Přichází i pacienti, u nichž je nález hraniční, tedy na EMG jsou problémy verifikované, ale ještě zvažujeme, zda již provést operaci nebo ještě zkusit konzervativní léčbu. Jen velmi malé procento pacientů přijde na primární diagnostiku s mírnými obtížemi přímo k nám.
Jakou výhodu má operace karpálního tunelu provedená plastickým chirurgem?
MUDr. Schwarzmannová: Tady záleží spíše na konkrétních zvyklostech a postupech na daných pracovištích. My se snažíme, aby nešlo jen o zlepšení funkce, ale i o výsledný estetický efekt, tzn. o malou krátkou jizvu, která je orientovaná v místě přirozené vrásky v dlani. Snažíme se vyhnout velkým jizvám překračujícím zápěstí. Kromě 100% uvolnění oblasti karpálního vazu nám jde i o to, aby i estetický výsledek byl pro pacienta co nejpřijatelnější.
Jaké metody operace syndromu karpálního tunelu se tedy nabízejí?
MUDr. Schwarzmannová: Metodiku operací karpálního tunelu lze rozdělit do dvou základních kategorií:
- Otevřená operace
- Endoskopická metodika
Endoskopický způsob operace je relativně mladý a rozšířil se s nástupem nového instrumentária, kdy jsme schopni z malého drobného řezu oblast karpálního vazu prohlédnout pomocí optiky. Tedy není potřeba vizualizace přes otevřenou ránu. Vaz je protnut za kontroly optiky endoskopu.
Otevřené metody patří mezi klasické plastické operační postupy a nabízí nám v případě primárních operací dva možné přístupy:
- Operační metoda incize ve dlani
- Operační metoda incize ze zápěstí
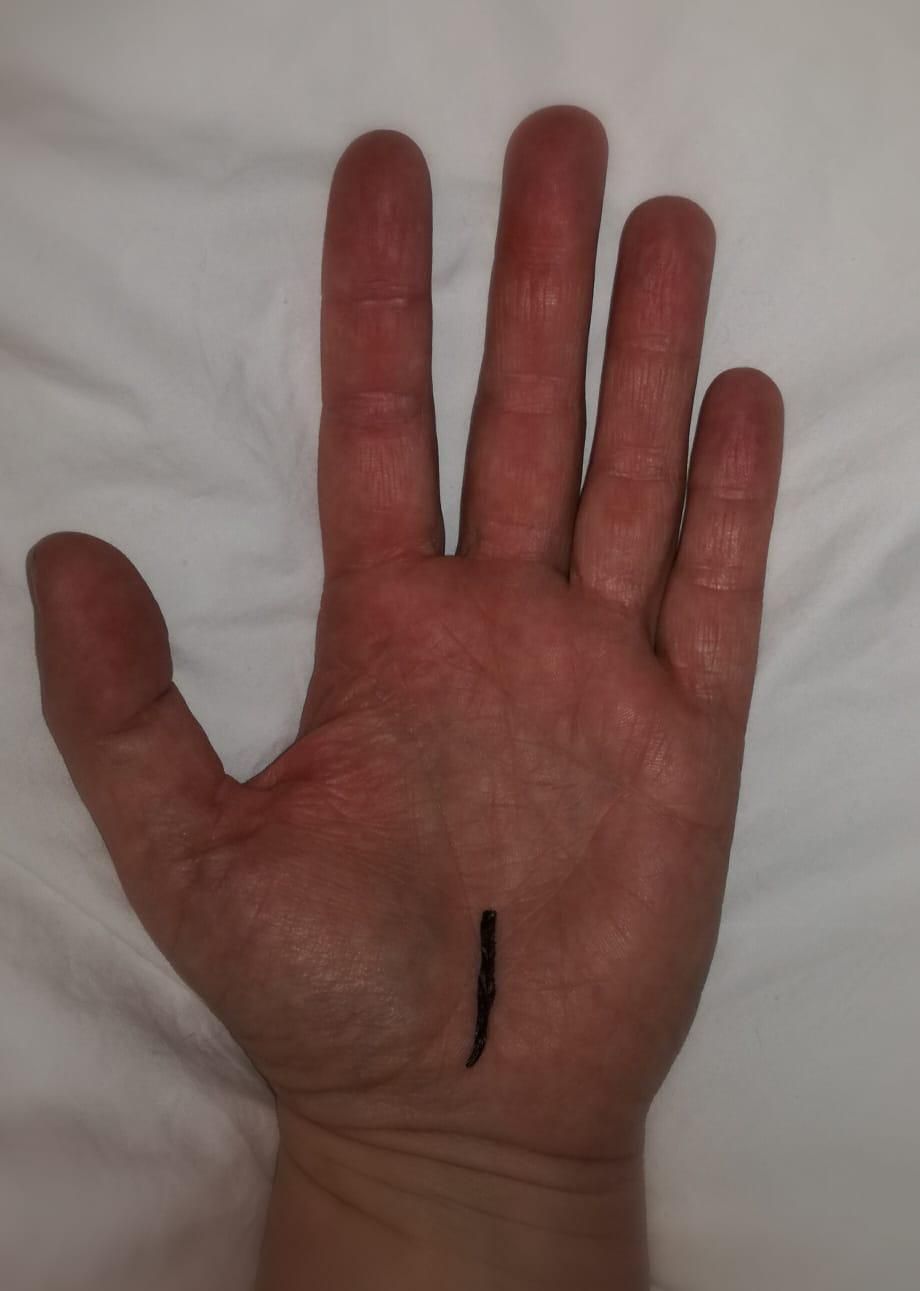
Metoda incize ve dlani je přehlednou a nejčastěji užívanou metodou. V oblasti mezi prominencemi ve dlani vedeme drobný, 1,5-2 cm dlouhý řez. Ten nám umožňuje proniknout podkožím a mít dobrý přehled v oblasti nad karpálním vazem. Vaz tak máme přímo pod kontrolou zraku, což je velmi důležité, a to z následujícího důvodu: ze středového nervu vychází větvička pro oblast tenaru, to je ta část dlaně, která často vychudne, když je tento nerv dlouhodobě stlačený. Pokud by při nedostatečném přehledu došlo k přetnutí této větvičky, byla by nenávratně zrušena inervace svalů ovládající pohyb palce.
Incizí ve dlani tedy přehledně a spolehlivě protneme správnou část karpálního vazu, ten se tím uvolní a v tu chvíli dojde k opětovnému prokrvení nervu. Tím docílíme bezprostřední úlevy od potíží, pacient přestane mít noční bolesti, mravenčení a brnění ruky. A to je první známka toho, že operace je dobře udělaná. Pacienti nám pak na kontrole říkají: „Konečně jsem se po několika letech vyspal.“, „Ruka mě nebudila, nemusel jsem v noci vstávat a protřepávat ruku“. To je známka toho, že se nerv znovu prokrvuje.
Jak se na operaci připravit?
MUDr. Schwarzmannová: Není potřeba žádná specifická příprava krom předoperačního klinického vyšetření a zmíněného elektromyografického (EMG) vyšetření. Dále je to optimální zdravotní stav a příprava po celkové stránce, tedy:
- Vysazení nebo úprava užívání léků způsobujících ředění krve (Stacyl, Anopyrin, Walfarin apod.)
- Vysazení/neužívání Wobenzymu před operací
Obecně platí doba vysazení 5 až 7 dní před operací, ale přesný postup by měl být domluven s ošetřujícím lékařem nebo internistou.
Na co se připravit v době rekonvalescence?
MUDr. Schwarzmannová: Rekonvalescence je dlouhá. Rozdělila bych ji na:
- Bezprostřední rekonvalescenci po operaci
- Reparaci nervu
Po operaci je do rány vložen malý drén, který nám pomáhá zamezit hromadění tekutiny v operované oblasti. Oblast zápěstí je uložena na malou sádrovou dlahu. Ta je později obvykle vyměněna za ortézu. Znehybněná je přitom jen oblast zápěstí, čímž zajistíme klid pro jeho hojení, prsty jsou volné.
Stehy se odstraňují během 14 dnů po operaci. Do té doby je třeba operovanou oblast nezatěžovat.
Důležitá je prevence otoků. Otoky totiž způsobují takový bludný kruh – otok způsobí bolest, bolest podpoří větší otok, čímž se stupňuje bolest atd. A navíc otok komplikuje hojení rány. Proto doporučuji nosit ruku ve zvýšené poloze, vždy výše něž srdce: podkládat polštářkem, nosit ruku na hlavě atp. Je možno i ledovat oblast v okolí rány a příp. aplikovat léky proti bolesti a otokům.

Co dopřát ruce v delším horizontu rekonvalescence?
MUDr. Schwarzmannová: Delší dobu po operaci dochází k postupné regeneraci nervu. Bolesti a mravenčení sice přestanou relativně brzy po operaci, ale jemnocit se vrací postupně. Čím těžší byl útlak nervu, tím delší je regenerace.
Po odstranění stehů začínáme s rehabilitací, obnovou hybnosti prstů a pomalu zapojujeme ruku do běžných denních činností. V tomto období klienti často volí na odlehčení imobilizační ortézu, která není nijak nápadná a ulevuje jako taková berlička zápěstí.
Mohou při operaci syndromu karpálního tunelu nastat komplikace?
MUDr. Schwarzmannová: Volbou zkušeného operatéra a kvalitního pracoviště pacient minimalizuje operační rizika. Těm se snažíme vždy zamezit, ale pacient by měl vědět, že každý chirurgický zákrok znamená potenciální komplikace. Jednak tedy obecné chirurgické a jednak specifické, které se vážou k danému výkonu. K těm obecným patří nadměrné krvácení, čemuž se snažíme předejít pečlivým stavěním krvácení. Dále je to otok a pooperační bolestivost – používáme analgetika a režimovou terapii.
Mezi specifické komplikace patří poranění odstupu nervu, tedy té, již zmíněné, větvičky nervu medianu, který se někdy netypicky větví a prochází jinak než obvykle, např. samotným karpálním vazem. Pokud není operovaná oblast dostatečně vizualizována, může dojít k přetnutí tohoto odstupu nervu, a tedy paralýze malých ručních svalů.
Tato komplikace je naštěstí velmi ojedinělá.
Jak lze komplikacím předcházet?
MUDr. Schwarzmannová: Je dobré volit operatéra a pracoviště, které má s touto operací zkušenosti a které volí metody umožňující dobrý přehled při operaci.
Kolik operací karpálních tunelů máte, paní doktorko, již za sebou?
MUDr. Schwarzmannová: Přesně to říci nedokážu, ale je to již velké možství.
Existuje kontraindikace proti operaci karpálního tunelu?
MUDr. Schwarzmannová: Kontraindikace vyloženě není. Operace probíhá většinou v lokální anestezii. V určitých případech je operováno v celkové anestezii, pokud je pacient alergický na daná anestetika.
Komplikací, kterou je třeba před operací vyřešit, mohou být těžké mykotické změny v oblasti dlaní. To je ovšem dobře řešitelná záležitost, kdy pacienta odešleme na specializované pracoviště, kde mykózu zaléčí.
Paní doktorko, Vy operujete karpální tunely jednak ve FN Vinohrady, ale také v privátní klinice GHC. Jaké jsou výhody, pokud se pacient rozhodne si připlatit za operaci v soukromém lékařském zařízení?
MUDr. Schwarzmannová: Chtěla bych jednoznačně poznamenat, že lékař nečiní při operaci rozdíl, zda operuje „na pojišťovnu“ nebo „samoplátce“. Vždy se snažíme o maximálně odborně provedený zákrok. Nicméně určité rozdíly tu pro pacienta jsou. V privátním zdravotnickém zařízení klient může využít následující pozitiva:
- Luxusní individuální péče a rozsáhlá konzultace: lékař má na klienta více času, prostředí je příjemnější, je možné se přizpůsobit individuálním potřebám a požadavkům daného klienta.
- Objednání na termín dle přání pacienta: možnost skloubit osobní a pracovní aktivity s termínem operace a následné rekonvalescence, jednoduše pacient si zvolí termín operace.
- Volba lékaře: s lékařem se klient seznámí již při vstupní konzultaci a může s ním probrat své individuální požadavky.
Paní doktorko, děkuji Vám velmi, že jste si udělala čas a sdílela své znalosti a zkušenosti s našimi čtenáři.
Tento článek vznikl za laskavé součinnosti MUDr. Kláry Schwarzmannové a s využitím odborných zdrojů České společnosti chirurgie ruky, zejména pak článku Syndrom karpálního tunelu autorů prim. MUDr. Aleše Fibíra, Ph.D. a MUDr. Martina Klouda.




